¿Es válido hablar de medicina psicodélica?
En los últimos años, el tema de la medicina psicodélica ha ganado un creciente interés en el ámbito de la salud mental, la investigación científica y la cultura popular. Sin embargo, aún persisten muchas preguntas acerca de su validez y eficacia en el tratamiento de diversos trastornos, así como respecto a su lugar dentro de la medicina convencional.
La relación de la humanidad con los psicodélicos se remonta a más de 3000 años, cuando eran utilizados en rituales religiosos y curativos por diversas culturas. El término «psicodélico», sin embargo, no surgió hasta la década de 1950, con los estudios de Albert Hofmann, el químico que sintetizó el LSD y documentó sus profundos efectos sobre la conciencia. En las décadas de 1950 y 1960, los psicodélicos despertaron un interés científico significativo, pero este fue bruscamente interrumpido cuando la Agencia Antidrogas de Estados Unidos declaró ilegales a estas sustancias, generando un estancamiento en la investigación psicodélica que duró casi medio siglo.
En los últimos 15 años, un renovado interés científico ha reactivado el estudio biomédico de estas sustancias, revelando su potencial terapéutico. Este cambio ha comenzado a erosionar el estigma asociado a los psicodélicos, planteando una cuestión fundamental: ¿es legítimo hablar de medicina psicodélica?
Aunque la investigación aún está en sus etapas iniciales, las evidencias preliminares sugieren beneficios clínicos en ciertos trastornos psiquiátricos. Por ejemplo, en 2016, la Administración de Alimentos y Medicamentos de Estados Unidos (FDA) otorgó la designación de «medicina innovadora» a la psilocibina para el tratamiento de la depresión resistente al tratamiento, lo que permitió que se aceleraran ensayos clínicos que han demostrado que la psilocibina, administrada en un entorno controlado y terapéutico, puede inducir experiencias que ayudan a los pacientes a enfrentar su sufrimiento emocional y psicológico de una manera más profunda y liberadora. Otro ejemplo notable es el de la MDMA (3,4-metilendioximetanfetamina), que ha mostrado resultados prometedores en el tratamiento del trastorno de estrés postraumático (TEPT). En ensayos clínicos realizados por la Multidisciplinary Association for Psychedelic Studies (MAPS), se ha observado que la MDMA, combinada con psicoterapia, puede ayudar a los pacientes a procesar traumas profundamente arraigados que no han respondido a tratamientos convencionales. En 2021, la FDA aprobó ensayos clínicos de fase 3 para el uso de MDMA en el tratamiento del TEPT, un avance significativo hacia su posible aprobación como medicamento terapéutico. Por otro lado, la esketamina, un enantiómero derivado de la ketamina con propiedades disociativas fue aprobada por la FDA como tratamiento para la depresión resistente al tratamiento.
A pesar de estos resultados prometedores, el potencial de la aplicación clínica a gran escala de estas sustancias plantea desafíos significativos. Aisladas de los contextos socioculturales en los que se usaban tradicionalmente, estas sustancias parecen enfrentar considerables dificultades para integrarse en el campo médico actual y social convencional. La evidencia sobre la importancia del contexto en que son utilizados, la prolongada duración de las sesiones que se requiere debido a sus efectos y la relación en la eficacia de los psicodélicos apunta a una cuestión fundamental: los psicodélicos difieren de la forma en que se utilizan otros medicamentos psiquiátricos.
Los efectos terapéuticos de los psicodélicos parecen emerger de su capacidad para influir en diversos procesos neurobiológicos, como la neuroplasticidad, la neuroinmunomodulación y la neurotransmisión, especialmente en la interacción entre los sistemas serotoninérgicos y glutamatérgicos. En lugar de simplemente bloquear o activar receptores específicos en el cerebro, los psicodélicos tienen la capacidad de modular una red neuronal global que implica regiones cerebrales como la corteza prefrontal, el tálamo y la amígdala, esenciales para integrar estímulos externos e internos. Esta interacción produce efectos como la alteración de la percepción, o a dosis más grandes, fenómenos interesantes como la disolución del sentido del yo (ego).
Sus fuertes acciones en el sistema nervioso central son evidentes, pero su acción no se limita a un nivel puramente farmacológico; su eficacia parece depender de una interacción compleja entre factores biológicos, psicológicos, sociales e incluso, como han señalado tanto estudios históricos como investigaciones recientes, factores espirituales. Considerar que el beneficio terapéutico radica exclusivamente en la prescripción del fármaco con propiedades psicodélicas podría ser una perspectiva reduccionista y extractivista. No obstante, también emergen líneas de investigación que exploran el potencial de las microdosis como opciones para tratamientos ambulatorios, tal y como son prescritos hoy en día antidepresivos como fluoxetina o escitalopram. Compañías farmacéuticas están buscando nuevos medicamentos basados en psicodélicos sin efectos alucinógenos o toxicidad cardíaca tras el uso crónico, que podrían ser desarrollados más a fondo y aprobados por agencias reguladoras.
Históricamente, estas sustancias se utilizaban en contextos rituales dirigidos por chamanes o sacerdotes, donde su uso cotidiano fuera del ámbito místico, religioso o ceremonial era inusual. Un elemento común en distintas culturas es que la guía y el cuidado durante estas experiencias, recae tradicionalmente en personas capacitadas, que a menudo pasan por una formación exhaustiva antes de ser “calificados”, suelen tener un papel bien definido, una amplia experiencia o están bien familiarizados con estrategias para acompañar y ayudar a los participantes a navegar por estados de angustia psicológica o física ante las intensas vivencias que le ocurren a los usuarios durante el trance.
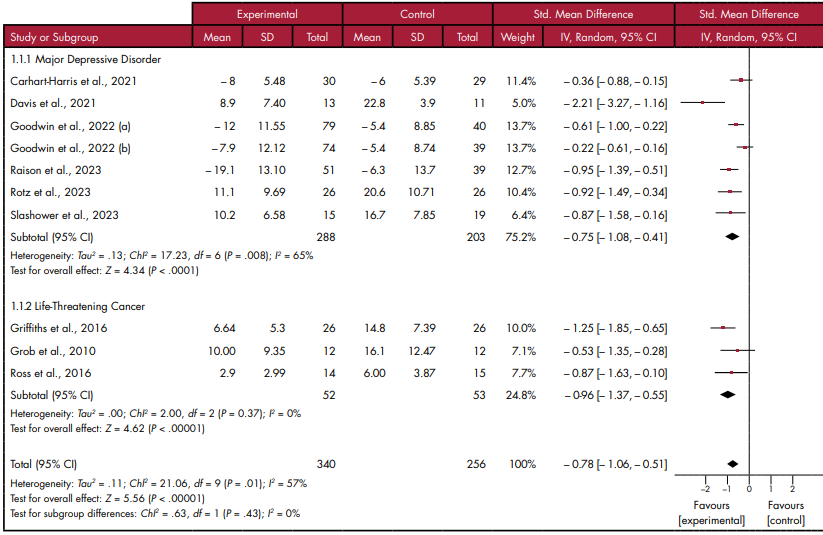
Figura 1. Forest plot de las diferencias de media estandarizada para todos los estudios.
En el modelo clínico moderno, cada vez más, los psicodélicos se entienden como catalizadores de procesos psicoterapéuticos, más que como terapias independientes. Bajo este enfoque, la sanación no proviene únicamente de la sustancia, sino de la interacción con una psicoterapia cuidadosamente diseñada y asistida por psicodélicos. Dado que los psicodélicos pueden amplificar tanto los procesos psicológicos e interpersonales beneficiosos como los perjudiciales, en particular cuando se administran a personas que ya padecen problemas de salud mental importantes, incluidos, entre otros, traumas, adicciones y depresión. Su uso plantea un problema crítico para la implementación en psiquiatría, lo que sugiere que los profesionales que administran psicodélicos deberían recibir una formación específica que abarque no solo la farmacología clínica de estos compuestos, sino también, las complejas formas en que los cambios en el funcionamiento neuronal actúan con los antecedentes personales, psicológicos y culturales del individuo. Sería sensato pensar que se requiere también del conocimiento y del dominio de las intervenciones pertinentes que les permita guiar adecuadamente a los pacientes, maximizando los beneficios y minimizando los riesgos inherentes a estas experiencias transformadoras. Ignorar estos aspectos contextuales podría resultar en que estas medicinas psicodélicas rápidamente vuelvan a percibirse como sustancias potencialmente riesgosas y con pocos beneficios terapéuticos.
En definitiva, es válido hablar de medicina psicodélica El creciente cuerpo de evidencia científica sugiere que estas sustancias tienen un potencial terapéutico legítimo. Sin embargo, como con cualquier avance médico, es esencial abordar este tema con rigor científico, cautela y responsabilidad. Los estudios recientes han demostrado que, cuando se utilizan en un entorno controlado y con supervisión profesional, los psicodélicos pueden ser efectivos en el tratamiento de trastornos mentales graves, y podrían representar una alternativa valiosa a los tratamientos convencionales.
- Luis Rolando Alaníz Ávalos
Bibliografía
- Dupuis, D., & Veissière, S. (٢٠٢٢). Culture, context, and ethics in the therapeutic use of hallucinogens: Psychedelics as active super-placebos?. Transcultural psychiatry, 59(5), 571–578. https://doi.org/10.1177/13634615221131465
- Gobbi, G., Inserra, A., Greenway, K. T., Lifshitz, M., & Kirmayer, L. J. (2022). Psychedelic medicine at a crossroads: Advancing an integrative approach to research and practice. Transcultural psychiatry, 59(5), 718-724. https://doi.org/10.1177/13634615221119388
- McClure-Begley, T. D., & Roth, B. L. (2022). The promises and perils of psychedelic pharmacology for psychiatry. Nature reviews. Drug discovery, 21(6), 463–473. https://doi.org/10.1038/s41573-022-00421-7
- Nichols D. E. (204). Hallucinogens. Pharmacology & Therapeutics, 101(2), 131-181. https://doi.org/10.1016/j.pharmthera.2003.11.002
- Roth, B. L., & Gumpper, R. H. (2023). Psychedelics as Transformative Therapeutics. The American journal of psychiatry, 180(5), 340–347. https://doi.org/10.1176/appi.ajp.20230172
- Tabaac, B. J., Shinozuka, K., Arenas, A., Beutler, B. D., Cherian, K., Evans, V. D., Fasano, C., & Muir, O. S. (2024). Psychedelic Therapy: A Primer for Primary Care Clinicians-Historical Perspective and Overview. American journal of therapeutics, 31(2), e97–e103. https://doi.org/10.1097/MJT.0000000000001727
